Mot-Clés : #Réeducation-Neurologique, #Ergothérapie, #Spasticité, #Co-contraction-spastique, #Restauration-du-mouvement, #Performance-gestuelle, #Rééducation-intensive,
Introduction
La spasticité est une complication secondaire très fréquente dans la plupart des affections du Système Nerveux Central telles que le traumatisme de la moelle épinière, la sclérose en plaques, l’Accident Vasculaire Cérébral (AVC), la paralysie cérébrale et autres déficiences physiques neuromusculaires. En clinique, cette complication se caractérise par une raideur ou une rigidité des muscles qui les rend difficiles à étirer, provoquant des mouvements saccadés et involontaires. Sa manifestation dans un trouble fonctionnel nécessite de répertorier scrupuleusement les gênes et les freins qu’elle peut induire qui varient en fonction des situations de la vie quotidienne. Ce trouble fonctionnel peut-être évolutif ou régressif dans le temps (en fonction par exemple de l’entraînement ou de l’inactivité), focal ou diffus (dans la majorité des cas).
Un autre mécanisme moins connu et pourtant associé à la spasticité est l’exagération de la coactivation musculaire s’exprimant en clinique par la cocontraction spastique (Gracies J.M., 2005 ; Vinti M., 2011). Tout comme la spasticité, la co-contraction est un obstacle majeur à la réalisation des tâches simples, comme la préhension d’un objet. Le système moteur, incapable de doser l’activation musculaire, se retrouve « bloqué ».
Cet article vise à explorer ce phénomène et à proposer des pistes pour l’entraînement de la Performance Gestuelle de la main et plus largement du membre supérieur dans le cadre d’un programme de rééducation en Ergothérapie de ville.
Comprendre le mécanisme physiologique de la co-contraction : les muscles agonistes et antagonistes
Un agoniste est un muscle ou un groupe de muscles, acteur principal de la contraction qui concoure à la réalisation d’un même mouvement. Son antagoniste est un muscle ou un groupe de muscle opposé qui va – en temps normal – s’étirer et se relâcher pendant ce même mouvement.
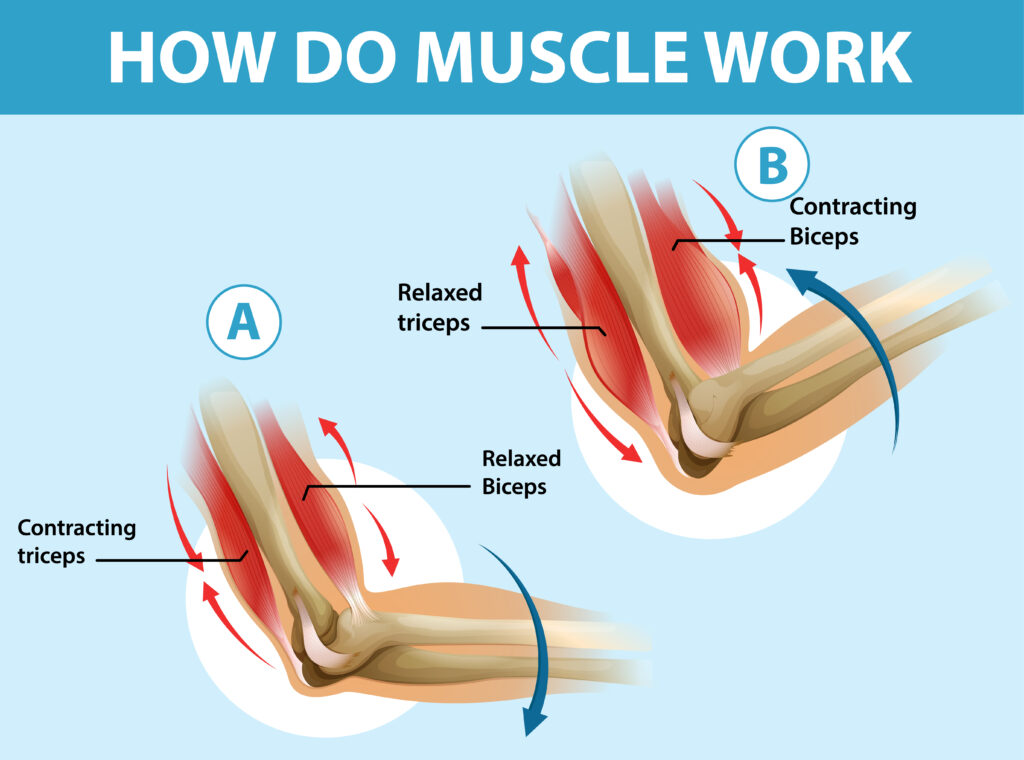
Exemple (référence schéma 1) :
- Lors du mouvement d’extension du coude (A) : le muscle Triceps Brachial est l’agoniste et le Biceps Brachial est l’antagoniste.
- Lors du mouvement de flexion du coude (B) : le muscle Biceps Brachial devient l’agoniste et le Triceps Brachial l’antagoniste.
Comprendre le mécanisme physiologique et physiopathologique de la co-contraction spastique
Des études pilotes menées par J.-M. Gracies (2005) ou W.Z. Rymer (1995) ont montré que la co-contraction spastique, plutôt que la spasticité en soi, est un facteur majeur d’altération de la motricité volontaire.
Lors d’un mouvement réalisé normalement, quand un muscle agoniste se contracte, son antagoniste se relâche. C’est l’inhibition réciproque.
– Le mécanisme est : Quand vous voulez plier le bras, le cerveau envoie un message : « Biceps, contracte-toi » et simultanément « Triceps, relâche-toi ».
Après l’AVC, la commande de « relâchement » est perdue ou brouillée. Le signal de contraction « fuit » vers les deux muscles en même temps. L’antagoniste ne sait plus s’il doit rester discret. Il interprète chaque effort de l’agoniste comme un signal pour lui-même. En conséquence, les deux muscles se contractent en même temps, ce qui entrave le mouvement, le rend rigide et énergivore.
Nous pouvons aussi utiliser une analogie pour illustrer ce phénomène : « Essayer d’ouvrir une porte en tirant et en poussant la poignée en même temps. La porte reste bloquée, et la force dépensée est inutile. »
Il est important de comprendre que la difficulté ressentie pour effectuer cette action d’ouvrir une porte n’est pas liée à une faiblesse musculaire ou une perte de force mais une perte de sélectivité musculaire et donc de contrôle moteur.
Le cercle vicieux de l’Intensité (La « Lutte »)
- L’antagoniste a des difficultés à gérer son intensité à cause d’un phénomène de dépendance à l’effort :
– Plus le patient essaie de forcer avec le muscle agoniste (pour vaincre la résistance), plus le cerveau envoie un signal fort. À cause du défaut d’inhibition, ce signal fort « arrose » aussi l’antagoniste.
– Résultat : L’antagoniste se contracte encore plus fort pour « répondre » à l’agoniste. C’est un bras de fer interne où plus on veut de force, plus on crée de résistance.
- La difficulté à gérer la course (l’allongement) vient de deux facteurs :
– L’hyper-excitabilité réflexe : L’antagoniste est devenu hypersensible à l’étirement. Dès que l’agoniste commence à le tirer pour faire le mouvement, l’antagoniste « panique » et déclenche un réflexe de protection (contraction) pour stopper l’étirement.
– Le changement structurel : Si cette danse bloquée dure trop longtemps, le muscle antagoniste finit par raccourcir physiquement (perte de sarcomères). Il devient une « corde » trop courte qui empêche mécaniquement d’atteindre la fin du mouvement.
L’impact de la co-contraction spastique sur la fonctionnalité de la main
Si elle n’est pas gérée, la co-contraction spastique devient l’ennemi n°1 du mouvement fonctionnel :
– Fatigabilité accrue : Le patient doit fournir deux fois plus d’effort pour vaincre sa propre résistance musculaire.
– Limitation d’amplitude : Elle empêche d’atteindre les fins de course articulaires, ce qui mène à long terme à des rétractions tendineuses. Le combat permanent entre les muscles contractés rend le membre rigide et peut, à terme, entraîner des rétractions musculaires et des déformations articulaires.
– Incoordination : Elle rend les gestes saccadés et imprécis. Plus précisément, nous pouvons observer des difficultés de coordination inter-segmentaire : par exemple les mouvements dissociés du poignet et des doigts sont entravés par la déprogrammation des synergies musculaires.
– Trouble de la préhension : Cette perte de fonctionnalité rend la saisie, la manipulation ou le lâcher d’objets difficile voire impossible, que cela soit des objets grossiers ou fins.
– Limitation d’activité et perte d’autonomie : il est très fréquent d’observer une non utiisation fonctionnelle du membre supérieur au travers des différentes activités de la vie quotidienne.
– Douleurs et autre inconfort fonctionnel
Lever le frein moteur : Stratégies de lutte contre la co-contraction spastique en ergothérapie libérale
Au travers d’une vidéo décrivant le parcours de Gilles et Arnaud, nous vous expliquons comment nous traitons la co-contraction spastique au sein de notre cabinet d’Ergothérapie. Pour chaque patient, nous développons une approche ciblée et personnalisée qui a pour objectifs 1) de transformer l’effort en geste fonctionnel, 2) d’améliorer l’autonomie au quotidien et 3) de cibler quand c’est possible une activité significative (ex : la moto ou la guitare).
Améliorer la performance gestuelle : Stratégies d’intervention
En neuro-rééducation, la récupération de la co-contraction spastique ne suit pas un chemin linéaire de « tout ou rien ». Elle passe par une transition neurologique où le cerveau réapprend à séparer les commandes motrices (le découplage)
- La Phase de Prise de Conscience et de Relâchement Analytique
Avant de bouger, le patient doit apprendre à « faire taire » l’antagoniste (par exemple, le fléchisseur superficiel des doigts) au repos.
– Objectif : Diminuer l’hypertonie de repos.
– Actions en ergothérapie : Techniques de positionnement (mises en posture), travail de ressenti corporel au travers de mobilisations douce. Utilisation de l’autre membre pour identifier les modifications de sensation
- Le Découplage Sous Vitesse Lente (Contrôle Feedback)
C’est l’étape où le patient commence à activer l’agoniste (l’extenseur) sans déclencher immédiatement une contraction réflexe du fléchisseur. Début de manipulation des objets en actif-aidé.
– Indication : On travaille sous le seuil du réflexe d’étirement.
– Actions en ergothérapie : Mobilisation active-assistée très lente. On cherche à obtenir une extension des doigts sans que les fléchisseurs ne « sautent » (réaction élastique). C’est durant cette phase que se met aussi en place le programme de rééducation sensitive qui varie selon les déficits observées ( ex : proprioception, sensibilité thermo-algique, tact grossier et/ou fin, baresthésie…).
3. La Transition vers le Contrôle Volontaire (Inhibition Réciproque)
Le patient parvient à activer l’extenseur et, par le mécanisme de la loi de Sherrington, le système nerveux commence à envoyer un signal inhibiteur efficace au fléchisseur. : L’amplitude du mouvement actif augmente avant que la co-contraction ne bloque le geste.
Travail ciblé : Exercices de « lâcher de prise » et d’ouverture de main guidée. Travail de saisie et de lâcher d’objets.
- L’Intégration dans la Performance Gestuelle (Vitesse et résistance)
C’est l’étape la plus complexe.
– Objectifs : maintenir le relâchement de l’antagoniste malgré l’augmentation de la difficulté puis augmenter progressivement la vitesse
– Actions en ergothérapie : On introduit des mouvements plus rapides, ce qui sollicite davantage le contrôle inhibiteur. L’entrainement en double tâche est ici privilégié. Il s’agit par exemple de réaliser le mouvement (ex: ouvrir la main pour saisir un objet) tout en étant concentré sur une autre tâche ou d’entrainer la dextérité de la main avec une combinaison de mouvements de plus en plus complexes en variant les vitesses d’exécution ou encore de solliciter le membre supérieur au travers d’une activité plus globale et plus spontanée.
Conclusion : La co-contraction ou la métaphore du ballet neural
Il était inenvisageable pour moi d’écrire sur le thème de la co-contraction spastique sans évoquer deux professionnels spécialistes de ce sujet, qui ont durablement marqué mon parcours professionnel : Le Professeur Jean-Michel Gracies qui a dirigé ma première étude de Recherche dans le cadre de mon Master Sciences du Sport et Maria Vinti – ma sœur de cœur – qui a soutenu sa thèse de Doctorat en Biomécanique et Ingénierie pour la Santé sur cette thématique. Passionnée de danse, Maria a participé avec succès au concours international « Danse your PH Thesis » en 2012. J’ai eu la joie de participer à ce projet ainsi que Jean-Michel Gracies (l’indéfinissable et tellement drôle Monsieur Toxine Botulique dans cette création artistique). Dans ce scénario, l’AVC vient perturber l’harmonie entre les personnages l’Agoniste, l’Antagoniste et la Force et la relation devient conflictuelle. La co-contraction peut espérer retrouver une harmonie (danse), sans finir en blocage (lutte) grâce à l’effet de la Toxine Botulique.
Il n’y a pas de plus bel épilogue, selon moi, pour conclure cet article.
Voici le lien de cette vidéo : Fable of the Agonist, the Antagonist, the Force and the Demon – Created by Maria VINTI


Notre expertise vous parle et vous souhaitez faire appel à nos compétences
pour un bilan de votre membre supérieur.
Nous organisons aussi des téléconsultations
pour les personnes éloignées géographiquement ou ne pouvant se déplacer au cabinet.
Pour les professionnels : Nous animons aussi des formations sur la Rééducation de la Main Neurologique avec l’organisme FORME ANNECY
N’hésitez pas à nous contacter.
Références bibliographiques :
– Npochinto Moumeni , Y. Njankouo Mapoure , J.M. Gracies, E. Moyse, M. Temgoua, J.P. Moulangou, N.A.-N. Moumeni . Plasticité musculaire et traitement physique dans la parésie spastique déformante : physiopathologie de la sous-utilisation et réversibilité par le réentrainement intensif, NPG Neurologie – Psychiatrie – Gériatrie, Volume 21, Issue 124, August 2021, Pages 227-242
– Chae, J., Yang, G., Park, B. K., and Labatia, I. (2002). Muscle weakness and cocontractionin upper limb hemiparesis : relationship to motor impairment and physical disability.Neurorehabil Neural Repair, 16(3) :241–8.
– Bowden, J. L., Taylor, J. L., and McNulty, P. A. Voluntary activation is reduced in both the more- and less-affected upper limbs after unilateral stroke. Front Neurol,5 :239.
– Dewald, J. P., Pope, P. S., Given, J. D., Buchanan, T. S., and Rymer, W. Z. (1995). Abnormal muscle coactivation patterns during isometric torque generation at the elbow andshoulder in hemiparetic subjects. Brain, 118 (Pt 2) :495–510
– Canning, C. G., Ada, L., and O’Dwyer, N. J. (2000). Abnormal muscle activation characteristics associated with loss of dexterity after stroke. J Neurol Sci, 176(1) :45–56.
– Dal Maso, F., Longcamp, M., and Amarantini, D. (2012). Training-related decrease in antagonist muscles activation is associated with increased motor cortex activation : evidence of central mechanisms for control of antagonist muscles. Experimental Brain Research,220(3-4) :287–295.
– Gracies, J.-M. (2005). Pathophysiology of spastic paresis. ii : Emergence of muscle overactivity. Muscle Nerve, 31(5) :552–71
– Hu, X., Tong, K. Y., Song, R., Tsang, V. S., Leung, P. O., and Li, L. (2007). Variation of muscle coactivation patterns in chronic stroke during robot-assisted elbow training. Arch Phys Med Rehabil, 88(8) :1022–9
– Kim, Y., Kim, W.-S., and Yoon, B. (2014). The effect of stroke on motor selectivity force control in single- and multi-finger force production tasks. NeuroRehabilitation, 34(3) :429–35.
– Marshall, M. M. and Armstrong, T. J. (2004). Observational assessment of forceful exertion and the perceived force demands of daily activities. J Occup Rehabil, 14(4) :281–94.
– Roh, J., Rymer, W. Z., Perreault, E. J., Yoo, S. B., and Beer, R. F. (2013). Alterations in upper limb muscle synergy structure in chronic stroke survivors. J Neurophysiol, 109(3) :768–81.
– Silva, C. C., Silva, A., Sousa, A., Pinheiro, A. R., Bourlinova, C., Silva, A., Salazar, A., Borges, C., Crasto, C., Correia, M. V., Vilas-Boas, J. P., and Santos, R. (2014). Co-activation of upper limb muscles during reaching in post-stroke subjects : an analysis ofthe contralesional and ipsilesional limbs. J Electromyogr Kinesiol, 24(5) :731–8.
– Vinti M, Saikia MJ, Donoghue J, Mankodiya K, Kerman KL(2021). A modified surface EMG biomarker for gait assessment in spastic cerebral palsy. Hum Mov Sci. 2021 Dec;80:102875. doi: 10.1016/j.humov.2021.102875. Epub 2021 Nov 1. PMID: 34736019.
–Vinti M, Bayle N, Merlo A, Authier G, Pesenti S, Jouve JL, Chabrol B, Gracies JM, Boulay C. (2018). Muscle Shortening and Spastic Cocontraction in Gastrocnemius Medialis and Peroneus Longus in Very Young Hemiparetic Children. Biomed Res Int 2018 May 21. https://doi.org/10.1155/2018/2328601.
– Vinti M, Gracies JM, Gazzoni M, Vieira T. (2017). Localised sampling of myoelectric activity may provide biased estimates of cocontraction for gastrocnemius though not for soleus and tibialis anterior muscles. J Electromyogr Kinesiol 38:34-43. https://doi.org/10.1016/j.jelekin.2017.11.003.
– Vinti M, Bayle N, Hutin E, Burke D, Gracies JM. (2015). Stretch-sensitive paresis and effort perception in hemiparesis. J Neural Transm (Vienna) 122(8):1089-97. https://doi.org/10.1007/s00702-015-1379-3.
– Vinti M, Couillandre A, Hausselle J, Bayle N, Primerano A, Merlo A, Hutin E, Gracies JM. (2013). Influence of effort intensity and gastrocnemius stretch on co-contraction and torque production in the healthy and paretic ankle. Clin Neurophysiol 124(3):528-35. https://doi.org/10.1016/j.clinph.2012.08.010.
– Vinti M, Costantino F, Bayle N, Simpson DM, Weisz DJ, Gracies JM. (2012). Spastic cocontraction in hemiparesis: Effects of botulinum toxin. Muscle Nerve 46(6):926-31. https://doi.org/10.1002/mus.23427
